死因排名第三位·“闪灵杀手”脑中风
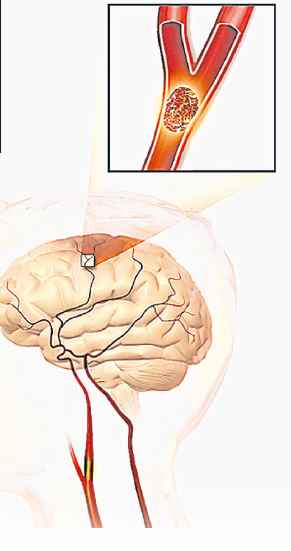
当一条路常面临交通阻塞,我们可以建天桥、筑大道来舒缓交通;当我们的心脏也出现“交通阻塞”,即血管阻塞,医生可以通过支架手术来疏通阻塞的心血管,但如果阻塞的是脑血管,情况就会非常严重,瞬间会发生血性中风或缺血性中风,即使幸保性命,以后也会面对全身瘫痪或半身不遂的后遗症,展开漫长的复健之路。
脑中风,又称“闪灵杀手”,与急性心脏病一样可以在瞬间杀人。根据马来西亚中风协会(NASAM)报告,中风是继癌症、心脏病之后的第三号杀手。
中风,是指脑血管发生状况,无法供血、氧气及养分给脑细胞,导致脑细胞受损或死亡,继而影响脑中枢神经所控制的身体功能,如活动、语言,令患者丧失自我照顾能力。
其实“中风”是中医病名,正式的医学名称是“脑血管病”,病发时会突然昏倒,但有者还保持清醒,脸部神经麻痹,口目歪斜,全身无力或说话困难,若不及时抢救,会导致瘫痪或半身不遂。
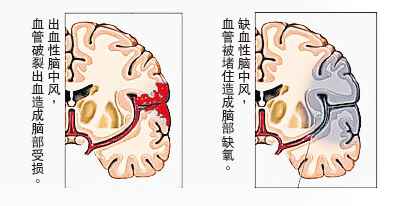
中风分为两种,第一种是出血性中风,也称作“爆血管”或“脑溢血”,由高血压或脑血管疾病导致,如脑血管肿瘤而导致脑血管破裂。
第二种是缺血性中风,也是常见的中风原因,因脑血管硬化,血管狭窄及阻塞,或因血凝块流到脑血管,造成闭塞,因而导致中风。
除了中风当下的急救手术或措施之外,术后的复健治疗是决定患者能否重回原来生活的关键。在西医的复健治疗中,以药物与物理治疗为主,而中医则以针灸为切入点,达到复健治疗效果。
“四大黑手”致使中风年轻化堪忧
脑、脊椎神经外科专科医生杜长征表示,我国的中风病人接近80%都是缺血性中风,其原因是综合性的,包括一些不可改变的风险因素,如年龄和基因等,而可改变的风险因素则离不开“四大黑手”──高血压、胆固醇、糖尿病及心脏病。
调查显示,我国中风病人的平均年龄是62岁。不过,他也提出一个令人担忧的问题,那就是中风年轻化,如今四十多岁脑中风病例也越来越多。
杜长征认为压力与饮食不良,加上缺少运动是导致中风年轻化的原因,当中以血压高引发的中风情况最多,而且以出血性中风为主,当然这背后还有夹带着长期胆固醇过高问题。他也提醒不可吃得太咸,因为过多的盐分储存在血液里就会形成高血压。
他表示,除了胆固醇及高血压,心脏病也是导致中风的主因,而肥胖者的中风风险也会比一般人高。因此他建议无论是否肥胖人士,每周至少要做3~4次持续40分钟的运动,如此一来可以减低30%的中风风险,即便是老人,无法做激烈运动,也必须经常散步,以降低中风风险。
出血性中风情况突发
千万不可忽略任何前兆
缺血性中风与出血性中风的征兆和症状大致一样,都会出现半身不遂、失去说话功能、清醒指数逐渐降低,但前者情况不比出血性急速。缺血性中风的体现症状以小时计,而出血性中风源自爆血管,因而是“突发性”的发生,相对的,危险性也高很多。
他说出血性脑中风是在脑部中央,包括了大脑基底节、内与外囊、丘脑、脑桥和小脑。尤其是脑桥,含有很多颅神经核,如这里出血,都不能动手术清除,即使侥幸生存,也会有很多后遗症,如眼睛会出现双重影响、身体麻痹等。但如果是小脑中风,及时的手术治疗还会带来极高的痊愈机会和理想的结果。
“不过,一些中风却容易让人忽略,尤其是腔隙性脑梗死,发生在前脑。假如发现老人家身上出现记忆模糊,忘记事情的状况,很多人却把它当作是老化的过程而不以为意或忽略。我们必须要寻求更进一步的检查以排除中风的可能。若是有中风的迹象,必须立即寻求医生的诊断与治疗。”
他表示,小中风的定义就是24小时内身体会自动恢复正常,而大中风的病症则会持续超过24小时。两者都必须及时就医,而千万不可忽视小中风的威胁,因为它可以是大中风的前兆。
若小中风是前兆,那是否意味着中风病人都会经过小中风这个阶段?杜长征说:“这可未必,不是每个人都会经过小中风,有的阻塞严重或由其他疾病引发的严重并发症,马上就会大中风。”
80%只需药理治疗
并非中风就要开刀
杜长征分析,缺血性中风与出血性中风各有不同病理,前者可以影响大脑三大动脉,通常是中动脉阻塞,会导致四分一大脑缺血。一般小血管阻塞所导致的中风是很常见,情况未必乐观,但若是大血管阻塞,危险性很高。
“缺血性中风可以用清血药疏通阻塞血管,但也只限于在中风后4小时内送到医院救治。超过4个小时后,大脑会肿胀,就可能必须做脑外科手术,让大脑减压后才可以进一步治疗。不过,现在国人对中风病人的紧急处理意识还很低落,多数是在中风8小时后才送院,清醒指数已经很低,也大大的降低了复原的几率。”
他强调,并非所有脑中风病人都需要开刀,医生必须视乎病人的中风位置与评估手术后的痊愈几率来决定是否需要动刀。
医生必须先向家人解释清楚病人状况,“若动手术对病人作用不大,就没有必要做。在我的临床经验中,只有20%的中风病人需要动手术,80%只需要药理治疗,毕竟每个患者的出血位置都不一样,再加上患者的体质与其他疾病,所以对病人我们要用正确的手术或治疗方法,无论患者或家人,都必须明白手术的最终目的是不要让生存的细胞受伤害,把淤血清除和减压,让受损而未亡的脑部份继续修复。”
杜长征表示,大马的中风病人死亡率相当高,三分一的病人在1个月内死亡,因为中风过后很容易出现并发症。其中极其关键的原因是病人家属对复健治疗毫无概念。
他表示,根据最新记录,在2010年至2014年这5年间,送院的中风病例有7688宗,平均每天有4个人中风,当中以男性稍高,占55%,而且也是我国前五大的死亡原因。
“值得关注的是,近年来缺血性中风的病例比出血性病例的增长幅度高很多,缺血性中风每年的增幅是29.5%,而出血性中风则是18.7%,显示我国的中风病人逐年都在上升中。”
长期睡眠呼吸障碍增中风风险
杜长征也指出,中风的问题离不开心脏病、胆固醇、高血压及糖尿病。另外,还有一个长久以来被忽略的风险,那就是睡眠呼吸障碍(sleep apnea syndrome)。
他说:“很多人沉睡后都会发出很大打鼾声,以为这是疲劳过度或个人的睡眠习惯而不理会,但这可能是呼吸系统出问题,而这问题可能会引发中风,所以千万别掉以轻心!”
若一个人打鼾是“有节奏”的,鼾声从小声到很大声,然后停止,之后回过气来又重复同样的节奏,这是因为吸气时上呼吸道(鼻腔与口咽部)被舌头堵住了,令他脑缺氧,不能进入沉睡的睡眠状态,当舌头回到原本位置又继续睡,如此不断的重复同一个动作,所以才会出现有节奏的打鼾声。
“有睡眠呼吸障碍的人,即使睡眠时间已经很足够,但第二天醒来后依然觉得很疲倦,那是因为他们根本无法熟睡所致,所以若长期有这症状的人,最好找耳鼻喉医生检查是否有出现睡眠呼吸障碍问题,这也是其中一个中风风险。”
相关内容,请点击:
***本刊内容只供参考,读者请自行判断,不可直接作为拒绝看诊的依据,必要时仍须以医生的意见为主。










评论